▮はじめに
摂食嚥下機能が低下している場合に関わる専門職としては、歯科関係、栄養士関係、言語聴覚士が一般的ですが、この記事では理学療法士が摂食嚥下で介入するポイントを私見を交えて述べたいと思います。
【要約】 ・食事を5w1hで考えるとどこに介入すべきかわかりやすい。 ・FHP(頭部前方位)姿勢の理解が嚥下機能向上の介入につながる。 ・舌、顎関節の機能の理解も嚥下機能には必要。
▮食事動作を分解して考える
まず、摂食嚥下を考える前に食事動作について5w1hで考えてみたいと思います。
例えば、
・when 朝8時
・where 1階の床のテーブル
・who 独り
・what パン、野菜、コーヒー
・why 栄養補給のため、楽しみのため
・how フォーク使用
と考え食事動作のどこに問題があるかを探ることで、理学療法士や作業療法士が関われるところが見えてくると思っています。
理学療法士は座位姿勢やベッドから食堂までの移動、床からの起立などの動作面に目がいきがちですが、生活リズム、環境面、栄養面、自助具などの助言も重要です。
また、メンタル面などの自律神経系も摂食意欲や消化に影響します。
一つの生活動作だけでも多くの関わりが出来ますね。
以下からは姿勢や筋骨格系に絞って書きたいと思います。
▮食事の座位姿勢について
一般的に頭部前方位姿勢(forward head posture:FHP)が嚥下には良くないとさせています(関連記事:こちら)。
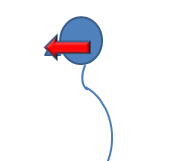
なぜならば、顎が上がるような気道確保の姿勢になり誤嚥しやすいためです。
では、それをどうするかを考えていきます。
FHPには全身の各部位が影響しますが、まず見るべきポイントは頭頚部と胸郭との関係です。
胸郭内の上半身重心が後方に偏倚すると、頭部がカウンターで前方偏倚し、FHPが強くなります。
上部胸郭後方回旋、下部胸郭前方回旋に誘導するとFHPは軽減します。
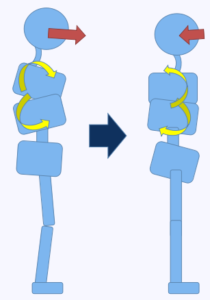
胸郭だけ整えてもFHP改善は難しいので、結局骨盤か下肢との繋がりも考えないといけません。
また、肩甲骨があるため上肢との連動も考えることも必要です。
全身の繋がりを考えてやるというのは当たり前の内容ですが、とても重要な考え方だと思います!
▮舌と顎と食事との関係
舌は味覚を得るだけでなく、食塊を喉に送る役割があるため、嚥下には必須の器官です。
そこで、舌の筋力低下の見分け方ですが、ある本に書いてありましたので紹介します。
~~~~~~~~~~~~
口を閉じて下さい。
その時の舌の位置はどこですか?
①上顎
②上歯の裏
③下歯の裏
よくわからない場合もあると思いますが、②③は筋力低下しているようです(特に③)。
~~~~~~~~~~~~
舌の機能が低下すると嚥下機能低下に影響するため、舌のトレーニングも必要ですね(関連記事:こちら)。
次に顎関節ですが、
顎関節は噛む方向が偏っている人や歯が悪い人がズレやすいです。
また、ストレスなどで無意識で噛む人も負担がかかっています。
無意識で噛む癖のことを、tooth contacting habit(TCH)と言います。これはストレス性や生活習慣性などが背景にあるそうです(関連記事:こちら)。
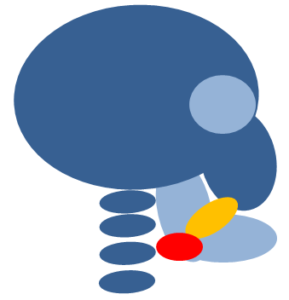
顎関節は頭部-頚椎にぶら下がっている状態です。
顎関節が前方移動すれば、頭部が前方に引っ張られるため頚椎は伸展してしまします。
一般的に頸椎が伸展し顎が上がるような状態になると誤嚥しやすくなるため、間接的に顎関節も嚥下の機能に影響しているといえます。
▮おわりに
最後まで私見の記事に付き合っていただきありがとうございます。
嚥下といえど姿勢や筋骨格系の観点や生活の観点からとらえると理学療法士や作業療法士の介入も重要になるかと思います。
